El pie diabético en personas en tratamiento con hemodiálisis. Una revisión integrativa
Carmen Morales-Cuenca1, Raquel Espejo-Rodríguez1, Antonio José Martín-Hurtado1, Rodolfo Crespo-Montero1,2,3
1 Departamento de Enfermería, Farmacología y Fisioterapia. Facultad de Medicina y Enfermería. Universidad de Córdoba. España
2 Servicio de Nefrología. Hospital Universitario Reina Sofía de Córdoba. España
3 Instituto Maimónides de Investigación Biomédica de Córdoba. España
https://doi.org/10.37551/S2254-28842024021
Como citar este artículo:
Morales-Cuenca C, Espejo-Rodríguez R, Martín-Hurtado AJ, Crespo-Montero R. El pie diabético en personas en tratamiento
con hemodiálisis. Una revisión integrativa. Enferm Nefrol. 2024;27(3):202-11
Correspondencia:
|
Recepción: 24-07-24
|
RESUMEN
Introducción: La diabetes mellitus se mantiene como una de las causas más prevalentes de enfermedad renal crónica, la cual, en su último estadio se hace subsidiaria de un tratamiento renal sustitutivo, como la hemodiálisis. Los problemas vasculares derivados de la diabetes unidos a complicaciones propias de la hemodiálisis pueden crear en estos pacientes nuevos problemas de salud, entre los que destaca el pie diabético.
Objetivo: Conocer y sintetizar la evidencia científica existente sobre los factores de riesgo y los cuidados de enfermería del pie diabético en los pacientes en hemodiálisis.
Metodología: Se llevó a cabo una revisión integrativa siguiendo las recomendaciones de la declaración PRISMA, en las bases de datos WOS, Pubmed y SCOPUS, empleando los descriptores DESC/MESH: ‘’Diabetic Foot’’, ‘’Foot ulcer’’, ‘’Hemodialysis’’, ‘’Amputation’’. Se incluyeron artículos con menos de 10 de antigüedad, en inglés y español.
Resultados: Se incluyeron 10 artículos (2 revisiones sistemáticas, 1 guía de práctica clínica y 7 estudios observacionales). Como principales variables emergieron la incidencia, morbilidad y mortalidad del pie diabético, los factores de riesgo asociados, y la prevención y cuidados de enfermería del mismo.
Conclusiones: En los pacientes en hemodiálisis el pie diabético supone un aumento de la morbilidad y mortalidad, con gran impacto negativo en su calidad de vida. La enfermedad arterial periférica, mala salud de los pies y conocimientos escasos sobre el tema, son factores desencadenantes de problemas en los pies de estos pacientes. Por tanto, es fundamental fomentar la prevención y promover el autocuidado por parte de los pacientes.
Palabras clave: Enfermedad renal crónica; hemodiálisis; diabetes; pie diabético; cuidados.
ABSTRACT
The diabetic foot in people on haemodialysis. An integrative review
Introduction: Diabetes mellitus remains one of the most prevalent causes of chronic kidney disease, which, in its last stage becomes subsidiary to renal replacement therapy, such as haemodialysis. The vascular problems derived from diabetes, together with the complications of haemodialysis, can create new health problems in these patients, among which the diabetic foot stands out.
Objective: To understand and synthesise the existing scientific evidence on risk factors and nursing care of diabetic foot in haemodialysis patients.
Methodology: Following the recommendations of the PRISMA statement, an integrative review was carried out in the databases WOS, Pubmed, and SCOPUS, using the descriptors DESC/MESH: ‘’Diabetic Foot’’, ‘’Foot ulcer’’, ‘’Hemodialysis’’, and ‘’Amputation’’. Articles less than ten years old, in English and Spanish, were included.
Results: Ten articles (2 systematic reviews, 1 clinical practice guideline, and 7 observational studies) were included. The main variables that emerged were the incidence, morbidity, and mortality of diabetic foot, associated risk factors, and diabetic foot prevention and nursing care.
Conclusions: In haemodialysis patients, diabetic foot significantly increases morbidity and mortality, negatively impacting their quality of life. Factors such as peripheral arterial disease, poor foot health, and limited knowledge of the subject contribute to foot problems in these patients. Therefore, it is urgent to encourage prevention and promote self-care by patients, as these measures can potentially improve their health outcomes.
Keywords: chronic kidney disease; haemodialysis; diabetes; diabetic foot; care.
INTRODUCCIÓN
La Enfermedad Renal Crónica (ERC) supone un problema médico y de salud pública debido al alcance de proporciones epidémicas, la alta frecuencia de complicaciones y los costes asociados1,2. La ERC puede progresar lentamente durante meses o años hasta alcanzar una etapa final, la cual, es subsidiaria de un tratamiento renal sustitutivo (TRS) como la diálisis o el trasplante renal3,4.
La Diabetes Mellitus (DM) es un potente factor de riesgo de la ERC. Según el Registro Español de Enfermos Renales de la Sociedad Española de Nefrología, la incidencia de DM en pacientes con Enfermedad Renal Progresiva se mantiene en torno al 25%, siendo mayor en hombres (66% frente al 34%) y con una edad media mayor de 65 años5.
En las últimas tres décadas, la prevalencia de DM ha aumentado drásticamente en países de todos los niveles de ingresos, llevando consigo una serie de complicaciones asociadas como la neuropatía diabética, nefropatía diabética, retinopatía diabética y el mal control del colesterol y presión arterial, dando lugar a problemas vasculares asociados a la presencia de úlceras e infecciones en miembros inferiores (MMII)6,7.
En los pacientes diabéticos, se estima un riesgo del 15% de presentar úlceras en el pie a lo largo de la vida, porcentaje que aumenta conforme evoluciona la enfermedad e incrementan sus complicaciones, entre ellas, la pérdida del estado funcional, infecciones, amputaciones, hospitalización y muerte8.
El Pie Diabético (PD) se considera un problema de salud mundial. Según la OMS, se define como “la presencia de ulceración, infección, y/o gangrena del pie asociada a la neuropatía diabética y a diferentes grados de enfermedad arterial periférica (EAP), y resultantes de la interacción compleja de diferentes factores inducidos por una hiperglucemia mantenida”9.
Existen diferentes grados de lesión de MMII. En la tabla 1, se muestra la clasificación de Meggit-Wagner, en la que se diferencian seis estadios de lesiones en MMII con sus características asociadas, las cuales permiten identificar el grado en el que se encuentra la lesión10.
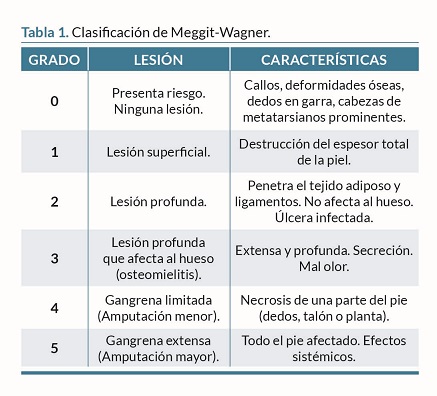
Las lesiones en el pie de los pacientes diabéticos con ERC se producen con el doble de frecuencia en comparación con sus homólogos no nefrópatas, presentando una tasa de amputación de 3 a 6 veces mayor. A su vez, los pacientes con ERC en hemodiálisis (HD), presentan una probabilidad de hasta 5 veces más de presentar lesiones en los pies que aquellas personas que no tienen tratamiento de HD11.
El síndrome del PD en pacientes en HD, puede crear nuevos problemas cada vez más frecuentes en estos pacientes. De este modo, resulta fundamental revisar el estado del pie en el ámbito de la HD, establecer unos cuidados adecuados con el fin de abordar estrategias de promoción y prevención del cuidado de los mismos, para así mejorar la calidad de vida de los pacientes12.
Por consiguiente, el objetivo general de esta revisión integrativa fue conocer y sintetizar la evidencia científica existente sobre los factores de riesgo y los cuidados de enfermería del PD en los pacientes con ERC en HD.
METODOLOGÍA
Diseño de estudio
Se ha desarrollado una revisión integrativa de estudios procedentes de bases de datos de ciencias de la salud. La revisión se ha desarrollado en base a las recomendaciones de la declaración PRISMA (Preferred Reporting Items for Systematic reviews and Meta-Analyses)13. La búsqueda se realizó entre los meses de noviembre de 2023 y febrero de 2024.
Métodos de búsqueda
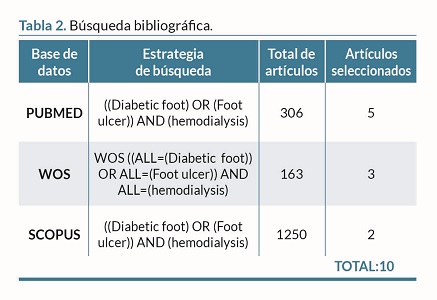
Las bases de datos empleadas para la búsqueda fueron Web Of Science (WOS), Pubmed y SCOPUS. La estrategia de búsqueda se estableció con los siguientes términos descriptores DECS/MESH: ‘’Diabetic Foot’’, ‘’Foot ulcer’’, ‘’Hemodialysis’’, ‘’Amputation’’. Estos términos se combinaron con los operadores booleanos ``AND´´ y ``OR´´.
A continuación, en la tabla 2 encontramos cada una de las búsquedas en las diferentes bases de datos.
Criterios de elegibilidad
Previamente a la realización de la búsqueda se establecieron los siguientes criterios de inclusión y exclusión:
Criterios de inclusión:
– Artículos científicos originales sobre el PD en pacientes con ERC en tratamiento de HD.
– Revisiones sistemáticas y guías de práctica clínica.
– Artículos publicados entre enero de 2014 y diciembre de 2023, tanto en inglés como castellano.
Criterios de excluxión
– Artículos sin acceso a texto completo.
– Revisiones narrativas.
Evaluación de la calidad de los estudios
Con el fin de evaluar la calidad de los artículos seleccionados para el desarrollo de la revisión, se aplicaron las listas de verificación establecidas por STROBE (Strengthening the Reporting of Observational Studies in Epidemiology)14, para estudios observacionales, y CASPE (Critical Appraisal Skills Programme Español)15 para revisiones sistemáticas.
Extracción de datos
Se extrajeron las siguientes variables de los artículos seleccionados: autor, año, país, tipo de estudio, muestra, objetivos, resultados principales y calidad.
Síntesis de resultados
Teniendo en cuenta los criterios de inclusión y exclusión establecidos, se seleccionan un total de 10 artículos para el desarrollo de esta revisión integrativa. Se realizó un enfoque temático-categorial debido a la existencia de heterogeneidad de resultados y variables analizadas en los artículos estudiados.
RESULTADOS
Resultados de búsqueda
Una vez establecida la estrategia de búsqueda en las bases de datos seleccionadas, se consideraron aquellos artículos con menos de 5 años de antigüedad. No obstante, debido a la falta de material necesario para desarrollar esta revisión integrativa, se incluyeron los artículos hasta con 10 años de antigüedad.
El proceso de búsqueda y selección de estudios se desarrolló de acuerdo al diagrama de flujo PRISMA (Figura 1).
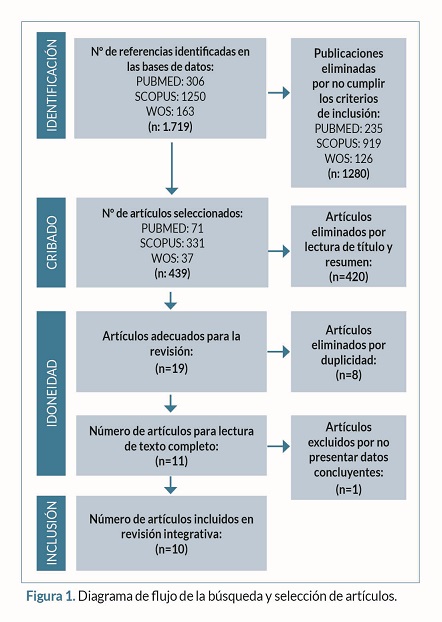
Características de los artículos seleccionados
De los 10 artículos seleccionados, 2 fueron revisiones sistemáticas, 1 guía de práctica clínica, 3 estudios observacionales retrospectivos, 1 estudio observacional descriptivo, 1 estudio de cohorte observacional prospectivo y 2 estudios observacionales de corte transversal. En la tabla 3 se muestran las características principales de los artículos seleccionados.
Descripción de los resultados
Incidencia, morbilidad y mortalidad
Cuatro de los artículos analizaron la incidencia y prevalencia del PD en la población de HD junto con la morbilidad y mortalidad asociada16,19,20,23.
Dòria M, et al. (2021)19, establecieron que la tasa de mortalidad en los pacientes que recibían HD, fue mayor en aquellos con DM, enfermedad cardiovascular, afectaciones microvasculares relacionadas con la DM, úlceras en MMII y amputaciones. Además, fue mayor el desarrollo de una nueva úlcera en los pacientes que habían tenido una úlcera previa, suponiendo la presencia de PD una menor supervivencia.
Por otra parte, Lavery L et al. (2013)20, analizaron que la incidencia de úlceras en MMII, amputaciones y hospitalizaciones relacionadas con problemas en los pies fue mayor en los pacientes en HD en relación con la población diabética general. No obstante, la incidencia acumulada de presentar úlceras fue igual en los pacientes en diálisis y aquellos otros con ulceración previa, pero sin diálisis. Estos datos muestran un mayor riesgo de sufrir complicaciones en los pies en los pacientes diabéticos que reciben TRS.
Dòria M, et al. (2016)23, incluyeron a los pacientes diabéticos que recibían los dos tipos de diálisis (diálisis peritoneal y HD), no obstante, destacan que la mayoría de estos pacientes pertenecían al grupo de HD (92,4%). En este mismo artículo, los autores mostraron que el 87% de la población estudiada presentaba un gran riesgo de desarrollar complicaciones en los pies. Además, la incidencia acumulada de amputaciones aumentó conforme avanzaba el tratamiento de diálisis. De igual forma, Lavery L et al. (2013)20 destacaron en su estudio que los pacientes incluidos en TRS presentan una mayor prevalencia de padecer síndrome de PD que la población general sin tratamiento de diálisis. Sin embargo, Al-Thani H, et al. (2014)16, afirmaron que los pacientes trasplantados renales tenían una menor incidencia de complicaciones en los pies.
Factores de riesgo
Enfermedad Arterial Periférica (EAP)
Tres de los artículos establecieron que la EAP, es un fuerte factor de riesgo del desarrollo de complicaciones en MMII en los pacientes en diálisis16-18.
Según Al-Thani H, et al. (2014)16, en pacientes en tratamiento de HD la incidencia de úlceras en los pies fue mayor en los pacientes con EAP independientemente de padecer o no DM, asociado además con una mayor mortalidad (39% frente a 13%).
Kaminski M, et al. (2019)17, analizaron que, en aquellos pacientes en diálisis con antecedentes de PD, la EAP fue uno de los principales factores de riesgo. Posteriormente, estos mismos autores encontraron que la EAP era un factor de riesgo predominante para el desarrollo de PD en la población de diálisis. El 94% de esta población estaba recibiendo HD18.
Amputación y úlcera previa
Al-Thani H, et al. (2014)16 y Kaminski M, et al. (2017)18, comunicaron que la amputación previa de MMII supone un factor de riesgo predominante que aumenta la predisposición de ulceración. Además, Kaminski M, et al. (2017)18 establecieron que la úlcera previa y deformaciones en el pie son potentes factores de riesgo de sufrir amputación.
Salud de los pies
Según Kaminski M, et al. (2019)17 y Kaminski M, et al. (2017)18, la patología ungueal y la presencia de deformidades en los pies fueron factores de riesgo de complicaciones en MMII.
Además, Kaminski M, et al. (2017)18, analizaron que la mayoría de los pacientes de diálisis no llevaban un calzado adecuado, y que, además, no presentaban una buena salud de los pies y solo la mitad de ellos habían visitado el podólogo en el último año.
Otros factores de riesgo
Al-Thani H, et al. (2014)16 analizaron que la edad avanzada, la dislipemia y el tabaco son factores de riesgo del PD en la población de HD.
Según Kaminski M, et al. (2019)17, la neuropatía diabética y la enfermedad cerebro vascular (ECV) fueron también factores de riesgo en esta población.
Kaminski M, et al. (2017)18, consideraron también factores de riesgo el sexo masculino, Índice de Masa Corporal (IMC) media de 28,2 y una edad media de 67,5 años.
Prevención y tratamiento
Cuatro estudios abordan conceptos relacionados con la prevención y el tratamiento del PD en los pacientes diabéticos en HD21,22,24,25.
Marn-Pernat A, et al. (2016)21, estudiaron la implementación de un programa de revisión podal en pacientes con DM en HD, el cual redujo significativamente las tasas de amputación en esta población. Este estudio demostró una disminución de la tasa de amputación mayor de un 17% en los pacientes que habían cumplido el programa.
Schaper N, et al. (2020)22, desarrollaron las directrices prácticas del grupo de trabajo internacional de PD. Esta guía de práctica clínica, al igual que el estudio de Marn-Pernat A et al. (2016)21, afirmaron que la prevención de la aparición de las lesiones en los pies se basa en la identificación del pie de riesgo, el control podal rutinario de la población en riesgo y la educación al paciente, familia y profesionales sanitarios, con el fin de aumentar los conocimientos y el comportamiento de autoprotección. En función de las características y factores de riesgo de cada paciente, esta guía diferenció diferentes niveles de riesgo (muy bajo, bajo, moderado y alto). En función del riesgo, la frecuencia de los controles podales será mayor o menor.
Por otra parte, en relación con el tratamiento de la úlcera diabética, la guía propuso una serie de tratamientos, de los cuales se seleccionarán aquellos que se adapten a la situación de cada paciente. Los diferentes tratamientos propuestos fueron: descarga de presión y protección de úlceras, restauración de la perfusión tisular, tratamiento de la infección, control metabólico y de las comorbilidades, cuidado de las úlceras locales, y de nuevo, la educación del paciente y familia.
Manewell S, et al. (2023)24, describieron la evidencia existente sobre la prevención y el tratamiento de los problemas en MMII en una población en diálisis. Según los datos de este estudio, la principal intervención fue la cirugía. No obstante, también se demostró en 10 de los artículos que era fundamental el cribado realizado por un profesional de salud, así como la evaluación de la presión de perfusión, la medición del Índice Tobillo-Brazo (ITB) y la exploración del pie por parte de la enfermera de diálisis. Además, 13 estudios dieron importancia a la atención de uno o varios profesionales de salud. Otros estudios se centran en intervenciones relacionadas con la medicación, la rehabilitación después de la amputación, la terapia de presión negativa, tratamiento de aféresis de lipoproteínas de baja densidad o el tratamiento de la úlcera en clínicas especializadas en heridas. Este estudio, afirmó, que es fundamental para la prevención, tratamiento y atención interdisciplinar, reconocer a la población de diálisis como un factor de riesgo elevado en el desarrollo de úlceras en EEII.
En otro artículo, Alshammari L, et al. (2022)25, realizaron una revisión sistemática en la que todos sus artículos se centraron en la evaluación y educación sobre un correcto cuidado de los pies en pacientes que reciben HD. Este estudio demostró que las intervenciones relacionadas con el cuidado de los pies en estos pacientes producen resultados positivos, generando así una mejora de los conocimientos y comportamientos de autocuidado de estos pacientes en tratamiento de HD.
Cuidados de enfermería
Dos de los estudios hacen referencia a los cuidados del pie brindados por los profesionales de enfermería en el ámbito de la HD21,25.
Marn-Pernat A, et al. (2016)21, proponen a los pacientes con DM en HD la incorporación en un control podal mensual implementado por el profesional de enfermería. En primer lugar, las enfermeras se encargaron de recopilar los antecedentes relacionados con los problemas de MMII de cada paciente. Posteriormente, se inició la exploración física, observando el exterior e interior del calzado y los calcetines. Después, pasaron a realizar una revisión exhaustiva de los MMII, para ver el estado de las uñas y si había callosidades, eritemas, o cualquier señal de posible riesgo de desarrollar PD. Finalmente se palparon los pulsos pedales y la prueba de sensibilidad se realizó con un monofilamento. Según este estudio, también se le dio importancia a la educación en salud por parte de los profesionales de enfermería, adaptándose al nivel de conocimiento y a las necesidades de cada paciente.
Por otra parte, Alshammari L, et al. (2022)25 también analizaron la importancia de la educación de enfermería en la evaluación de los pies de los pacientes, afirmando que los conocimientos aportados por los profesionales de enfermería, ya fuese una formación individual o grupal, supuso un aumento en el número de pacientes que acudían a la realización de los exámenes en los pies, dando lugar a una mejora en los resultados. Por lo tanto, las actividades relacionadas con la educación sobre el cuidado de los pies mostraron una gran mejora en los resultados relacionados con el autocuidado, los exámenes de MMII, los conocimientos y las tasas de complicaciones de dichas extremidades.
DISCUSIÓN
La presente revisión integrativa ha puesto de manifiesto el impacto del síndrome del PD en los pacientes con ERC en HD, prestando atención en los factores de riesgo que pueden desencadenar la ulceración, las medidas eficaces de prevención y los cuidados de enfermería.
Entre los hallazgos obtenidos en esta revisión, se establece que los pacientes con PD en HD presentan una mayor morbilidad y mortalidad asociada, destacando un aumento en las tasas de amputación19,20,23. Estos datos coinciden con el estudio de Orimoto Y, et al. (2013)26, el cual determinó el mal pronóstico de los pacientes en HD con lesiones en los pies, mostrando un aumento de las tasas de mortalidad y amputación. Este estudio, al igual que el artículo incluido en nuestra revisión de Kaminski M, et al. (2017)18, encontraron que el aumento de la albúmina sérica en estos pacientes, supone una disminución del riesgo de desarrollar lesiones en el pie. No obstante, añadió que la reconstrucción arterial permeable también disminuye el riesgo de desarrollar estas lesiones.
En relación a los factores de riesgo, varios autores encuentran que la EAP es un factor de riesgo predominante en el desarrollo de lesiones en MMII en los pacientes diabéticos sometidos a HD16-18. No obstante, algunos autores, como García A, et al. (2012)27, que analizó la prevalencia de EAP y PD en una población de HD, encontraron que la enfermedad cardiovascular fue el factor de riesgo presente en más de la mitad de los pacientes, mientras que la EAP supuso el 41% de la muestra estudiada. La presencia de EAP se determinó evaluando la ausencia de pulsos y realizando el ITB, para así valorar correctamente la insuficiencia vascular de extremidades inferiores. Este estudio destacó, además, que el riesgo de desarrollar úlceras en los pies, en la población de HD, es mayor en los pacientes diabéticos debido a la alteración de la sensibilidad protectora de los MMII.
Por otra parte, diferentes estudios destacaron que el avance del tiempo en HD y el sexo masculino eran factores de riesgo para el PD18,23. No obstante, en el estudio de Lechuga M, et al. (2017)28 no se encontraron relaciones significativas entre el PD y estas variables. También se han considerado factores de riesgo, las deformidades, la patología ungueal y una mala salud de los pies17,18, en la línea de lo publicado en el anterior artículo de Lechuga M, et al. (2017)28, en el que los pacientes en HD con alteraciones ungueales y deformidades en el pie tuvieron 1,2 veces más probabilidades de presentar pie diabético que aquellos que no presentaban alteraciones podológicas.
Otro hallazgo interesante que surge de estos resultados es que la revisión podal rutinaria, una buena salud de los pies, y la educación en conocimientos para un buen cuidado de los MMII en pacientes diabéticos en HD, supone una mejora en los resultados, autocuidado, y en los conocimientos de los pacientes en riesgo de desarrollar complicaciones en dichos miembros21,22,24,25. Estos datos son similares al estudio de Bernal E, et al. (2009)29, en los que comunicó que desarrollar un plan de prevención y una adecuada educación al paciente en HD sobre el cuidado de los pies puede reducir en altos porcentajes la aparición de complicaciones relacionadas con los pies en estos pacientes. Algunas de las actividades que analizaron como método de prevención fueron el control de la hemoglobina glicosilada, la exploración rutinaria, la presencia de pulsos periféricos, la sensibilidad, y la clasificación de los pacientes en diferentes grupos según el riesgo asociado a cada uno. Este estudio mostró que no explorar exhaustivamente los pies de los pacientes diabéticos en HD supone un seguimiento inadecuado del control de estas complicaciones y por lo tanto una mayor prevalencia de lesiones en los pies, conllevando así a un deterioro sustancial de la calidad de vida. En otro estudio realizado por McMurray SD, et al. (2002)30, en un grupo de pacientes diabéticos en diálisis, llevaron a cabo un programa de educación sobre diabetes, el cual brindó educación sobre el autocuidado, seguimiento y revisiones de los pies. Este estudio mostró que la implementación de programas de seguimiento que aporten una adecuada educación en salud, se asoció con una mejora significativa en el autocuidado de los pacientes.
En cuanto a los cuidados de enfermería, dos de los estudios de nuestra revisión analizaron la importancia de los profesionales de enfermería en la prevención y cuidado del PD en la población de HD. Mostraron que la implementación de un programa de revisión podal y educación para la salud llevado a cabo por enfermería, supuso una mejora en los conocimientos de los pacientes y por lo tanto una menor incidencia de complicaciones en MMII en esta población21,25. De modo similar, el estudio de Reda A, et al. (2012)31, estableció que una correcta prevención basada en un programa de cuidado de los pies, llevado a cabo a partir de la evaluación y educación en su cuidado, desarrollada por el profesional de enfermería, estaba asociado con la disminución del riesgo de padecer complicaciones en MMII durante el tratamiento de HD. Además, tras la implementación de este programa, se observó una mejora en la utilización del calzado adecuado y una disminución en el porcentaje de neuropatía diabética.
En este sentido, y con el fin de mejorar la actividad enfermera, un estudio de Barnes T, et al. (2013)32, desarrolló la implementación de un curso dirigido al profesional de enfermería. El hecho de garantizar a las enfermeras una adecuada formación sobre los cuidados de HD, tenía la finalidad de aportar a los pacientes en HD unos conocimientos adecuados sobre el autocuidado, con el fin de alentar y apoyar a esta población a involucrarse más en su tratamiento y cuidados de HD, y suponiendo, además, una mejora en la relación enfermera-paciente, convirtiendo a los pacientes de HD en participantes activos del proceso.
Limitaciones del estudio
La principal limitación de esta revisión ha sido que muchos artículos tenían restricción de acceso, de modo que no estaban disponibles a texto completo. Además, diferentes artículos hacen referencia al TRS en general y no a la HD en concreto.
Por último, no se han encontrado artículos a texto completo que analicen el PD en población de diálisis peritoneal, por lo tanto, no hemos podido diferenciar resultados entre ambas modalidades de diálisis.
Consideraciones prácticas
Teniendo en cuenta que la mejor medida que se puede adoptar ante el problema del PD en el paciente en HD es la prevención, los profesionales de enfermería tienen una gran responsabilidad en el cuidado de estos pacientes. Resulta fundamental el desarrollo de programas de prevención que reduzcan la incidencia de PD en los mismos, así como una adecuada educación en salud, exámenes de exploración del pie y actividades que fomenten el autocuidado y los conocimientos del paciente diabético en HD, que garanticen una mejora de su estado de salud, y por consiguiente mejor calidad de vida.
A la vista de los principales hallazgos de esta revisión, podemos concluir que el desarrollo de lesiones y complicaciones en los pies en los pacientes diabéticos en HD que desarrollan PD está asociado con una mayor mortalidad y morbilidad, suponiendo un aumento en la tasa de amputación y, por tanto, puede afectar a la calidad de vida de estos pacientes.
Como principal factor de riesgo, se establece la EAP, relacionada con una disminución del flujo sanguíneo en las extremidades, favoreciendo así el desarrollo de lesiones. Un mal cuidado de la salud de los pies, las deformidades, callosidades o alteraciones ungueales, no acudir al podólogo y un déficit de conocimientos sobre el tema suponen ser también, factores predisponentes de úlceras en MMII.
Favorecer una mejora en el autocuidado y aumentar los conocimientos de estos a partir de una correcta educación en salud por parte de un equipo multidisciplinar garantiza una mejora en la prevención y manejo del PD en la población de HD, teniendo los profesionales de enfermería una gran responsabilidad en ello.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de interés.
Financiación
Los autores declaran no haber recibido financiación alguna.
BIBLIOGRAFÍA
1. Ávila-Saldívar MN. Enfermedad renal crónica: prevención y detección temprana en el primer nivel de atención. Med Int Mex. 2013;29:148-53.
2. Flores JC. Enfermedad renal crónica: epidemiología y factores de riesgo. Rev Med Clin Condes. 2010;21(4):502-7.
3. Enfermedad renal crónica. MedlinePlus enciclopedia médica. 2023. [consultado 20 Mar 2024]. Disponible en: https://medlineplus.gov/spanish/ency/article/000471.htm
4. Hechanova LA. Diálisis. Manual MSD. 2022. [consultado 20 Mar 2024]. Disponible en: https://www.msdmanuals.com/es-es/hogar/trastornos-renales-y-del-tracto-urinario/di%C3%A1lisis/di%C3%A1lisis
5. Registro Español de Enfermos Renales (REER). Sociedad Española de Nefrología. [consultado 20 Mar 2024]. Disponible en: https://www.senefro.org/contents/webstructure/SEN_2023_REER_V2_1_.pdf
6. Diabetes. Organización Panamericana de la Salud. 2024. [consultado 20 Mar 2024]. Disponible en: https://www.paho.org/es/temas/diabetes
7. Complicaciones de la diabetes a largo plazo. MedlinePlus enciclopedia médica. 2022. [consultado 20 Mar 2024]. Disponible en: https://medlineplus.gov/spanish/ency/patientinstructions/000327.htm
8. McDermott K, Fang M, Boulton AJM, Selvin E, Hicks CW. Etiology, Epidemiology, and Disparities in the Burden of Diabetic Foot Ulcers. Diabetes Care. 2023;46(1):209-21.
9. González de la Torre H, Berenguer Pérez M, Mosquera Fernández A, Quintana Lorenzo ML, Sarabia Lavín R, Verdú Soriano J. Clasificaciones de lesiones en pie diabético II. El problema permanece. Gerokomos. 2018;29(4):197-209.
10. González de la Torre H, Mosquera Fernández A, Quintana Lorenzo M.L, Perdomo Pérez E, Quintana Montesdeoca M. Clasificaciones de lesiones en pie diabético: Un problema no resuelto. Gerokomos. 2012;23(2):75-87.
11. Avrami C, Savvidou S. Manejo del Pie Diabético en Personas con Enfermedad Renal. European Dialysis and Transplant Nurses Association/European Renal Care Association; 2020. [consultado 20 Mar 2024]. Disponible en: https://www.seden.org/files/documents/DiabeticFootCare_translaed_into_Spanish_9144.pdf
12. Jiménez-Cebrián AM, Becerro-de-Bengoa-Vallejo R, Losa-Iglesias ME, Calvo-Lobo C, Mazoteras-Pardo V, Morán-Cortés JF, et al. Impact of chronic kidney diseases in feet health & quality of life: A case-series study. J Tissue Viability. 2021; 30(2):271-5.
13. Page MJ, MacKenzie JE, Bossuyt PM, Boutron I, Hoffman TC, Mulrow CD, et al. The PRISMA 2020 statement: an updated guideline for reporting systematic reviews. BMJ. 2021;372:n71.
14. Von Elm E, Altman DG., Egger M, Pocock SJ., Gøtzsche PC., Vandenbroucke JP. Declaración de la iniciativa STROBE (Strengthening the Reporting of Observational Studies in Epidemiology): directrices para la comunicación de estudios observacionales. Rev Esp Salud Pública. 2008;82(3): 251-9.
15. Santamaría R. Programa de Habilidades en Lectura Crítica Español (CASPe). NefroPlus. 2017;9(1):100-1.
16. Al-Thani H, El-Menyar A, Koshy V, Hussein A, Sharaf A, Asim M, et al. Implications of foot ulceration in hemodialysis patients: a 5-year observational study. Journal of Diabetes Research. 2014;2014:e945075.
17. Kaminski MR, Lambert KA, Raspovic A, McMahon LP, Erbas B, Mount PF, et al. Risk factors for foot ulceration in adults with end-stage renal disease on dialysis: a prospective observational cohort study. BMC Nephrology. 2019; 20(1):423.
18. Kaminski MR, Raspovic A, McMahon LP, Lambert KA, Erbas B, Mount PF, et al. Factors associated with foot ulceration and amputation in adults on dialysis: a cross-sectional observational study. BMC Nephrology. 2017;18(1):293.
19. Dòria M, Betriu À, Belart M, Rosado V, Hernández M, Sarro F, et al. High incidence of adverse outcomes in haemodialysis patients with diabetes with or without diabetic foot syndrome: a 5-year observational study in lleida, spain. J Clin Med. 2021;10(7):1368.
20. Lavery LA, Lavery DC, Hunt NA, La Fontaine J, Ndip A, Boulton AJ. Amputations and foot-related hospitalisations disproportionately affect dialysis patients. Int Wound J. 2015 Oct;12(5):523-6.
21. Marn Pernat A, Peršic V, Usvyat L, Saunders L, Rogus J, Maddux FW, et al. Implementation of routine foot check in patients with diabetes on hemodialysis: associations with outcomes. BMJ Open Diabetes Res Care. 2016; 4(1):e000158.
22. Schaper NC, van Netten JJ, Apelqvist J, Bus SA, Hinchliffe RJ, Lipsky BA, et al. Practical Guidelines on the prevention and management of diabetic foot disease (IWGDF 2019 update). Diabetes Metab Res Rev. 2020;36(Suppl 1):e3266.
23. Dòria M, Rosado V, Pacheco LR, Hernández M, Betriu À, Valls J, et al. Prevalence of diabetic foot disease in patients with diabetes mellitus under renal replacement therapy in lleida, Spain. Biomed Res Int. 2016;2016:7217586.
24. Manewell SM, Rao P, Haneman K, Zheng M, Charaf H, Menz HB, et al. Prevention and management of foot and lower limb health complications in adults undergoing dialysis: a scoping review. Journal of Foot and Ankle Research. 2023;16(1):81.
25. Alshammari L, O’Halloran P, McSorley O, Doherty J, Noble H. Health education programmes to improve foot self-care knowledge and behaviour among older people with end-stage kidney disease (ESKD) receiving haemodialysis (A systematic review). Healthcare. 2022;10(6):1143.
26. Orimoto Y, Ohta T, Ishibashi H, Sugimoto I, Iwata H, Yamada T, et al. The prognosis of patients on hemodialysis with foot lesions. J Vasc Surg. 2013;58(5):1291-9.
27. García Viejo A. Enfermedad arterial periférica y pie diabético en pacientes en programa de hemodiálisis. Enferm Nefrol. 2012;15(4):255-64.
28. Lechuga Domínguez MJ, Rodríguez García A, Vázquez Caridad EM. Análisis de los factores influyentes en la prevalencia de las úlceras de pie en pacientes en hemodiálisis. Enferm Nefrol. 2017;20(2):101-11.
29. Bernal Pedreño E, Salces Sáez E, Sambruno Giráldez A. Exploración del pie a los pacientes diabéticos de una unidad de hemodiálisis. Rev Soc Esp Enferm Nefrol. 2009;12(2):35-40.
30. McMurray SD, Johnson G, Davis S, McDougall K. Diabetes education and care management significantly improve patient outcomes in the dialysis unit. Am J Kidney Dis. 2002; 40(3):566-75.
31. Reda A, Hurton S, Embil JM, Smallwood S, Thomson L, Zacharias J, et al. Effect of a preventive foot care program on lower extremity complications in diabetic patients with end-stage renal disease. Foot and Ankle Surgery. 2012; 18(4):283-6.
32. Barnes T, Hancock K, Dainton M. Training nurses to support greater patient engagement in haemodialysis. Journal of Renal Care. 2013;S39(S2):10-8.
Este artículo se distribuye bajo una Licencia Creative Commons Atribución–NoComercial 4.0 Internacional.
https://creativecommons.org/licenses/by-nc/4.0/
