Supervivencia del injerto y pacientes postrasplante renal de un hospital de Yucatán, México
Ligia María Rosado-Alcocer1, Carolina Elizabeth Medina-Escobedo2, María Alejandra Salcedo-Parra1, Genny Josefina Madera-Poot1, José Andrés Gil-Contreras1, Luis Fernando Aguilar-Castillejos2
1Facultad de Enfermería. Universidad Autónoma de Yucatán. Mérida. Yucantán. México
2Unidad Médica de Alta Especialidad del IMSS Mérida. Yucatán. México
https://doi.org/10.37551/52254-28842022018
Como citar este artículo:
Rosado-Alcocer LM, Medina-Escobedo CE, Salcedo-Parra MA, Madera-Poot GJ, Gil-Contreras JA, Aguilar-Castillejos LF.
Supervivencia del injerto y pacientes postrasplante renal de un hospital de Yucatán, México. Enferm Nefrol. 2022;25(2):162-67
Correspondencia:
|
Recepción: 17-01-2022
|
RESUMEN
Introducción: El trasplante de órganos es considerado como uno de los mayores avances de la medicina, no solo por recuperar la salud, sino por mejorar la calidad de vida de las personas con enfermedades crónicas o terminales.
Objetivo: Identificar la supervivencia del injerto y pacientes sometidos a trasplante renal, así como los factores asociados en un Hospital de Alta Especialidad de Mérida, Yucatán, México.
Material y Método: Estudio epidemiológico, observacional, longitudinal y retrospectivo donde se analizó el 100% de los expedientes disponibles de pacientes con trasplante renal, cuyo procedimiento se realizó a partir de enero de 2010 a diciembre de 2018.
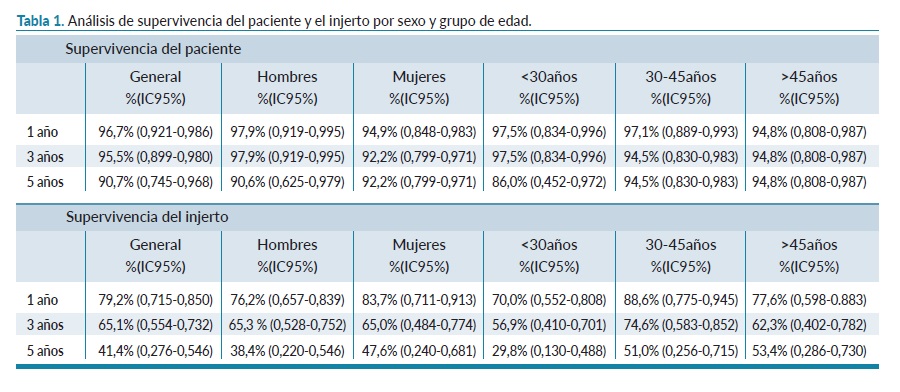
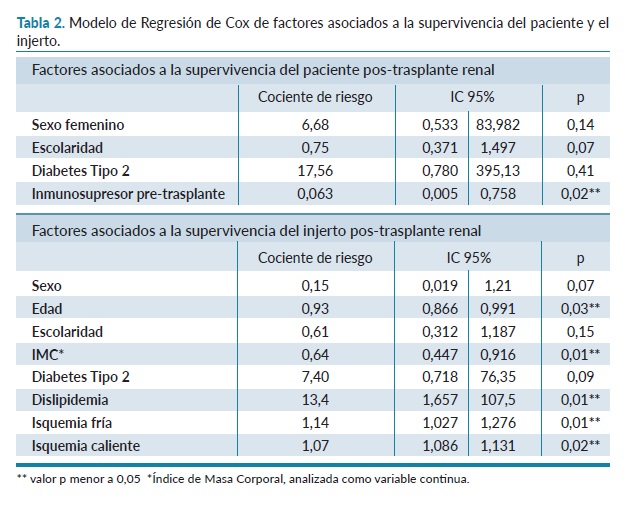
Resultados: La supervivencia global de los pacientes, fue de 96,7% a 1 año (IC:95%: 0,92-0,99) y 90,7% a 5 años (IC:95%: 0,75-0,97). La administración de terapia inmunosupresora previa al trasplante es un factor independiente de protección frente al desenlace de mortalidad o fallo del injerto (p=0,02). La supervivencia del injerto fue de 79,2% a 1 año (IC:95%: 0,71-0,85), y 41,37% a 5 años (IC:95%: 0,27-0,54). La dislipidemia (p=0,01), la diabetes tipo 2 (p=0,09), la isquemia fría (p=0,01), la isquemia caliente (p=0,02), la edad (p=0,03), y el Índice de Masa Corporal (p=0,01) fueron determinantes de la supervivencia del injerto.
Conclusiones: La supervivencia del paciente y del injerto son distintas. La administración de inmunosupresor previo al trasplante afecta la supervivencia del paciente; mientras que factores de riesgo cardiovascular y los tiempos de isquemia estuvieron ligados a la supervivencia del injerto.
Palabras clave: supervivencia; supervivencia de injerto; trasplante de riñón.
ABSTRACT
Graft and patient survival after kidney transplantation in a hospital in Yucatan, Mexico
Introduction: Organ transplantation is considered one of the greatest advances in medicine, not only for restoring health, but also for improving the quality of life of people with chronic or terminal diseases.
Objective: To identify graft and renal transplant patient survival and associated factors in a high specialty hospital in Merida, Yucatan, Mexico.
Material and Method: Epidemiological, observational, longitudinal and retrospective study analysing all available records of renal transplant patients whose procedure was performed from January 2010 to December 2018.
Results: Overall patient survival was 96.7% at 1 year (95% CI:0.92-0.99) and 90.7% at 5 years (95% CI:0.75-0.97). The administration of immunosuppressive therapy prior to transplantation is an independent factor for protection against the outcome of mortality or graft failure (p=0.02). Graft survival was 79.2% at 1 year (95% CI:0.71-0.85), and 41.37% at 5 years (95% CI:0.27-0.54). Dyslipidaemia (p=0.01), type 2 diabetes (p=0.09), cold ischaemia (p=0.01), warm ischaemia (p=0.02), age (p=0.03), and body mass index (p=0.01) were determinants of graft survival.
Conclusions: Patient and graft survival are distinct. Pre-transplant immunosuppressant administration affects patient survival, while cardiovascular risk factors and ischaemia times were linked to graft survival.
Keywords: survival; graft survival; kidney transplantation.
INTRODUCCIÓN
El trasplante renal (TR) es una alternativa terapéutica en los enfermos con insuficiencia renal crónica terminal (IRCT)1,2. Diversos factores han sido asociados a la supervivencia del injerto y del paciente, como el límite de edad del receptor y donador hasta 65 años3,4 y diferencias en la supervivencia entre hombres y mujeres, indicando una mayor supervivencia a largo plazo en mujeres que recibieron riñón de un hombre3. De igual manera, existe asociación entre el Índice de Masa Corporal (IMC) con los resultados clínicos y la progresión de los pacientes con Enfermedad Renal Crónica (ERC)5, asimismo, las dislipidemias se han observado después del TR donde la leptina actúa sobre las células beta pancreáticas reduciendo la secreción de insulina que tiene consecuencias asociadas a la disfunción del injerto6-8. Pese a todos los factores mencionados, se ha evidenciado la mejora de la supervivencia del injerto a corto plazo, sin embargo, este éxito de supervivencia no se refleja a largo plazo9.
Según la información obtenida de la Sociedad Internacional de Nefrología (SIN) y la Federación Internacional de Fundaciones del Riñón (FIFR), alrededor de 850 millones de personas a nivel global son afectados por la ERC, la cual se encuentra posicionada como la decimoprimera causa de mortalidad mundial, ocasionando el fallecimiento prematuro de entre 2,3 y 7,1 millones de seres humanos, ya sea por falta de acceso a diálisis, hemodiálisis o trasplante renal10.
Según el Centro Nacional de Trasplantes (CENATRA)11, en México se han realizado 46432 trasplantes de riñón en las últimas cinco décadas. Actualmente el Instituto Mexicano del Seguro Social realiza el mayor número de trasplante renal en el país, con el 58% del total de trasplantes realizados11. Hasta el año 2019, existía mayor número de trasplantes de donantes vivos que de donantes cadáver, con 2060 y 927 respectivamente; sin embargo, en 2020 estas cifras descendieron a 632 donantes vivos y 283 donantes cadáver, posiblemente debido a la pandemia por COVID-1912.
Conforme a los datos obtenidos del Sistema Informático del Registro Nacional de Trasplantes, en el tercer trimestre de 2021, el 48% (n=269) de los trasplantes fueron realizados a personas en la seguridad social, el 39% (n=216) en el sector privado y el 13% (n=70) en instituciones públicas. Cabe mencionar, que la mayoría de esta intervención de tratamiento lo lleva a cabo el Instituto Mexicano del Seguro Social12.
De acuerdo con los registros clínicos de la Unidad Médica de Alta Especialidad del IMSS13 de Mérida, se han realizado aproximadamente 437 trasplantes renales en el periodo de 2005 a 2022, pero se desconoce la tasa de supervivencia a dicho procedimiento.
El estudio de la supervivencia de los pacientes trasplantados ya sea de donante vivo o cadáver, permite la identificación de factores pronósticos que pudieran ser considerados en la implementación de estrategias que incidan en la mejora de la calidad de vida de los pacientes.
El objetivo del presente estudio fue identificar la supervivencia del injerto y los pacientes sometidos a trasplante renal, así como los factores asociados en la Unidad Médica de Alta Especialidad del Instituto Mexicano del Seguro Social de Mérida, Yucatán.
MATERIAL Y MÉTODO:
Diseño del estudio
Estudio de cohorte retrospectivo donde se analizaron 181 expedientes disponibles de pacientes con trasplante renal de la Unidad Médica de Alta Especialidad del Instituto Mexicano del Seguro Social (UMAE-IMSS), cuyo procedimiento se realizó a partir de enero de 2010 hasta diciembre de 2018.
Para la recolección de datos se elaboró un registro en el momento de revisar los expedientes clínicos de los afiliados al hospital cuyo diagnóstico médico fuera Enfermedad Renal Crónica, en proceso de trasplante renal, muerte del paciente postrasplante renal y fallo del injerto. Asimismo, al momento de la cumplimentación de dicho registro, se anotó la fecha de último contacto del paciente para posteriormente realizar un seguimiento con el fin de asegurarse si el paciente continuaba vivo o si había fallecido.
El evento de interés o variable respuesta (supervivencia) fue la muerte relacionada con el trasplante renal o enfermedad subyacente; o bien, el fallo del injerto renal. Se censuraron datos al no conocer el tiempo hasta el evento de interés o porque se terminó el período de observación. La fecha y causa de muerte se obtuvo a través del certificado de defunción.
Análisis estadístico
Se utilizó el estimador de Kaplan-Meier para medir las tasas de supervivencia de los sujetos y del injerto después del trasplante renal. El efecto de la intervención (trasplante renal) se evaluó mediante estimaciones puntuales de tasa de supervivencia a los 1, 3 y 5 años de la realización del procedimiento. Se compararon mediante la prueba de Log rank la homogeneidad entre categorías de los principales factores pronósticos frente a la tasa de supervivencia.
Se utilizó el modelo de regresión de Cox para un análisis multivariado de supervivencia (general del paciente y el injerto) para ajustar por los factores de pronóstico y considerar los posibles factores de confusión, con un intervalo de confianza del 95% y un nivel de significancia de <0,05. Los análisis estadísticos se realizaron con el paquete estadístico Stata versión 14.
Aspectos éticos y legales
Cabe mencionar, que el equipo de investigación se comprometió a guardar confidencialidad de los datos de todos los pacientes a los que tenga acceso durante el desarrollo del proyecto, con base a la Norma Oficial Mexicana NOM-004-SSA3-2012 del Expediente Clínico, la Ley General de Salud (LGS), la Declaración de Helsinki y la Ley General de Protección de Datos Personales en Posesión de Sujetos Obligados. Es importante mencionar, que el estudio fue aprobado por el Comité de Ética e Investigación del Hospital, y que al momento de tener contacto con los pacientes se les proporcionó el consentimiento informado.
RESULTADOS
Se revisaron 181 expedientes de pacientes que fueron sometidos a trasplante renal entre 2010 y 2018 en la Unidad Médica de Alta Especialidad IMSS de Mérida. La edad promedio al inicio de la ERC fue 30,49 años (DE 11,26), con intervalo de 4 a 59 años. El 80,23% (n=145) habían recibido tratamiento sustitutivo de la función renal con diálisis peritoneal antes del trasplante renal, y el 51,16% (n=93) con hemodiálisis. Un 87,13% (n=158) tenían antecedente de hipertensión arterial y 12,35% (n=22) eran diabéticos.
Al momento del trasplante la media de edad fue de 36,54 años (DE 10,84), con un intervalo de 15 a 63 años, 61,33% (n=111) eran hombres, 46,33% (n=84) residían en Yucatán, el 8% (n=14) eran maya hablantes y el 63,43% (n=115) se encontraban casados o en unión libre. Entre los antecedentes patológicos 13,02% (n=24) tenía obesidad, 12,35% (n=22) diabetes tipo 2 y 11,83% (n=21) dislipidemia. El 56,67% (n=103) tenían diagnóstico de ERC de etiología desconocida, 8,33% (n=15) secundaria a nefropatía diabética, 8,33% (n=15) secundaria a glomerulonefritis crónica y 6,67% (n=12) secundaria a uropatía obstructiva. El IMC promedio al trasplante fue de 25,3 (DE 3,69), con un rango de 16,8 a 35.
El 40,22% (n=73) de los trasplantes se debieron a donadores cadavéricos y el 59,78% (n=108) a donadores vivos. De estos últimos, el 58,33% (n=63) fueron donados por un familiar en línea directa del paciente y 22,62% (n=24) de los donadores eran pareja del receptor. El 62,72% (n=114) de los receptores recibieron terapia inmunosupresora previa al trasplante; el 100% (n=181) recibieron terapia inmunosupresora posterior a la intervención.
La supervivencia global de los pacientes, evaluada por el método de Kaplan Meier, fue del 96,7% a 1 año (IC: 95 %: 0,921-0,986), 95,5% a 3 años (IC: 95%: 0,899-0,980) y 90,7% a 5 años (IC: 95%: 0,745-0,968).
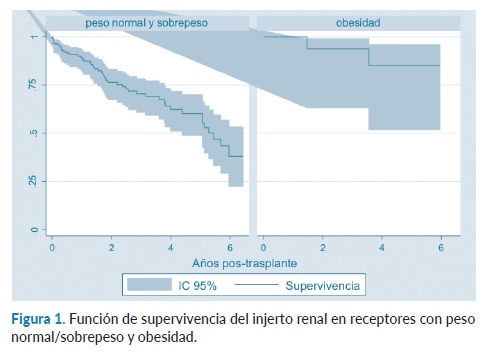
No se observó diferencia estadística en la supervivencia general por sexo (p=0,372) ni por grupos de edad al momento del trasplante renal (p=0,849). Como se puede observar en la tabla 1, los hombres y los pacientes menores de 30 años al momento del trasplante, tienen una mayor tasa de supervivencia a 1 año, mientras que las mujeres y los pacientes mayores de 45 años tienen una mayor supervivencia a 5 años. La supervivencia del injerto fue de 79,15% a 1 año (IC: 95%: 0,71-0,85), 65,1% a 3 años (IC: 95%: 0,55-0,73) y 41,37% a 5 años (IC: 95%: 0,27-0,54). No se registró diferencia estadística por categoría de edad (p=0,104) ni por sexo (p=0,435). La obesidad al momento del trasplante se comportó como un factor protector independiente para la supervivencia del injerto (p=0,02) (figura 1).
El análisis multivariado de supervivencia del receptor de trasplante renal pone de manifiesto que la administración de inmunosupresor previo al trasplante es un factor independiente de protección frente a un desenlace de mortalidad o fallo del injerto. La diabetes tipo 2 y el sexo femenino fueron factores de riesgo, pero con baja significancia estadística. Se observó que, a mayor escolaridad, el cociente de riesgo disminuye. El estudio multivariado de la supervivencia del injerto renal demostró que el antecedente de dislipidemia fue un factor de riesgo contundente (p=0,01), al igual que la diabetes tipo 2 (p=0,09). Por cada aumento en una hora de la isquemia fría a la que es sometido el injerto el riesgo aumenta en 14 % (p=0,01), y por cada aumento de un minuto de isquemia caliente el riesgo aumenta un 7 % (p=0,02). A mayor edad (p=0,03), y a mayor IMC (p=0,01), el riesgo de rechazo del injerto era menor (tabla 2).
DISCUSIÓN
La supervivencia del receptor de trasplante renal reportada fue de 96,7% a 1 año, 95,5% a 3 años y 90,7% a 5 años. La administración de inmunosupresor previo al trasplante fue un factor independiente de protección frente a un desenlace fatal. La supervivencia del injerto fue de 79,15% a 1 año, 65,1% a 3 años y 41,37% a 5 años. Los factores de riesgo para rechazo del injerto fueron: dislipidemia, diabetes tipo 2, isquemia fría e isquemia caliente. Mientras que ser mujer, tener mayor edad y mayor IMC fueron factores protectores a largo plazo para la supervivencia del injerto. En el estudio realizado Michael J. Eerhart publicado en 202014, menciona que la supervivencia más corta de los pacientes se correlacionó inversamente con el aumento de la edad, mientras lo reportado en la investigación realizada se analizó que a mayor edad el riesgo de rechazo del injerto es menor.
Al igual que Ruiz-George et al15 y Hansson et al16, la isquemia fría fue un factor de riesgo para el rechazo agudo. El manejo de la variable como continua permitió determinar un cociente de riesgo por hora de isquemia fría que aumentaba. De esta manera, el tipo de donante (cadáver versus vivo) se comportaba como un factor confusor en relación al riesgo de fallo del injerto, por lo que no se incluyó en el modelo multivariado. Igual que Borroto17 y White18 analizan, es posible que el efecto ampliamente reportado acerca de la distinta supervivencia del injerto en relación al tipo de donante, se deba al tiempo de isquemia. Por otro lado, la isquemia caliente no ha sido una variable medida y estudiada en profundidad, pero el presente estudio muestra su efecto como factor de riesgo para la supervivencia del injerto.
Martínez et al19, analizaron el efecto del IMC sobre la supervivencia del injerto, concluyeron que no existe influencia significativa. Sin embargo, en la muestra analizada se observó que poseer un IMC mayor a 25 favorece la supervivencia a largo plazo del injerto renal, posiblemente porque durante el proceso de trasplante, el paciente con obesidad pierde tejido adiposo como consecuencia de las comorbilidades que posee. Por lo que el resultado debe considerarse con cautela y no generalizarse.
Identificar los factores pronósticos para la supervivencia del receptor de trasplante renal y del injerto, podían ser considerados en la implementación de estrategias para mejorar la tasa de supervivencia a largo plazo. Implementar la terapia inmunosupresora previa al trasplante, así como mejorar los tiempos de isquemia fría y caliente a los que se somete el injerto podrían ser útiles para mejorar el pronóstico de los pacientes sometidos a dicho procedimiento.
Como personal de la salud, tenemos un largo camino por delante para mejorar los beneficios otorgados con el trasplante renal. Realizar seguimiento a 10 años a estos pacientes permitiría analizar con mayor precisión los factores ligados a la supervivencia a largo plazo.
En conclusión, se puede observar que existe una mayor supervivencia en los pacientes al quinto año de trasplante que la supervivencia del injerto en el mismo periodo de tiempo. Asimismo, en los pacientes hombres menores de 30 años al momento del trasplante tienen una mayor tasa de supervivencia al primer año. La administración de inmunosupresor previo al trasplante es un factor independiente de protección para la supervivencia del paciente; mientras que factores de riesgo cardiovascular y los tiempos de isquemia fría y caliente estuvieron ligados a la supervivencia del injerto.
AGRADECIMIENTOS
A la Unidad Médica de Alta Especialidad del IMSS Mérida, Yucatán, así como al personal de esta institución, y a la Universidad Autónoma de Yucatán por todas las facilidades proporcionadas.
Conflicto de intereses:
Los autores declaran que no tienen conflictos de intereses potenciales relacionados con los contenidos del artículo.
BIBLIOGRAFÍA
1. Valdivia AJ, Gutiérrez GC, Méndez FD, Delgado Almora E, Treto Ramírez J, Fernández Maderos I. Supervivencia en pacientes con trasplante renal. Factores pronósticos. Invest Medicoquir. 2013;5(2):253-75.
2. López V, Hernández Marrero D, González-Molina Alcaide M. Resultados globales del trasplante renal. Nefrología al día [Internet]. 2021 [consultado 04 May 2021], [aprox 25 p.] Disponible en: https://www.nefrologiaaldia.org/58.
3. Díaz-Corte C, Ortega F, Rebollo P, Baltar JM, Álvarez R, Alvarez-Ude F, et al. Factores predictores de supervivencia en terapia sustitutiva de la insuficiencia renal crónica terminal (IRCT). Nefrología. 1999;19(3):245-51.
4. Acosta P, Chaparro Leidy, Rey C. Calidad de vida y estrategias de afrontamiento en pacientes con insuficiencia renal crónica sometidos a hemodiálisis, diálisis peritoneal o trasplante renal. Rev Colomb Psicol. 2008;17:9–26.
5. Kramer H, Tuttle KR, Leehey D, Luke A, Durazo-Arvizu R, Shoham D, et al. Obesity management in adults with CKD. Am J Kidney Dis 2009;53(1):151-65. https://doi.org/10.1053/j.ajkd.2008.10.003.
6. Gluba-Brzozka A, Franczyk B, Rysz J. Cholesterol Disturbances and the Role of Proper Nutrition in CKD Patients. Nutrients. 2019;11(11):2820. https://doi.org/10.3390/nu11112820.
7. Ashby VB, Leichtman AB, Rees MA, Song PX, Bray M, Wang W, et al. A Kidney Graft Survival Calculator that Accounts for Mismatches in Age, Sex, HLA, and Body Size. Clin J Am Soc Nephrol. 2017;12(7):1148-60. https://doi.org/10.2215/CJN.09330916.
8. Prémaud A, Filloux M, Gatault P, Thierry A, Büchler M, Munteanu E, et al. An adjustable predictive score of graft survival in kidney transplant patients and the levels of risk linked to de novo donor-specific anti-HLA antibodies. PLoS One. 2017;12(7):e0180236. https://doi.org/10.1371/journal.pone.0180236.
9. Arias-Cabrales C, Redondo-Pachón D, Pérez-Sáez MJ, Gimeno J, Sánchez-Güerri I, Bermejo S, et al. Supervivencia del injerto renal según la categoría de Banff 2013 en biopsia por indicación. Nefrología. 2016;36(6):660–6.
10. Sociedad Internacional de Nefrología y Federación Internacional de Fundaciones del Riñón [Internet]. 2016. [consultado 19 May 2021]. Disponible en https://codigof.mx/dia-mundial-del-rinon-2020-salud-renal-para-todos-en-todos-lados/.
11. Centro Nacional de Trasplantes. Proceso de Donación [Internet]. Secretaría de Salud; 2016 [consultado 5 Ago 2017]. Disponible en http://www.cenatra.salud.gob.mx/interior/donacion_procesos.html.
12. Centro Nacional de Trasplantes. Estado Actual de Receptores, Donación y Trasplantes en México: Secretaría de Salud; [Internet]. 2021 [consultado 13 Dic 2021]. Disponible en https://www.gob.mx/cms/uploads/attachment/file/674491/3erTrimestre2021.pdf.
13. Unidad Médica de Alta Especialidad del IMSS, Yucatán: informe de registros clínicos. Yucatán: Instituto Mexicano del Seguro Social; 2016.
14. Eerhart MJ, Reyes JA, Leverson GE, Danobeitia JS, Blanton CL, Zitur LJ, Chlebeck PJ, Fernandez LA. Kidney After Liver Transplantation Matched-pair Analysis: Are Kidneys Allocated to Appropriate Patients to Maximize Their Survival? Transplantation. 2020;104(4):804-12. https://doi.org/10.1097/TP.0000000000002870.
15. Ruiz-George O, Trujillo-Hernández B, Millán-Guerrero R, Vázquez-Jiménez C. Isquemia fría prolongada, factor para rechazo agudo del injerto en trasplante renal cadavérico. Cir Ciruj. 2009;77(5):381-4.
16. Hansson J, Mjörnstedt L, Lindnér P. The risk of graft loss 5 years after kidney transplantation is increased if cold ischemia time exceeds 14 hours. Clin Transplant [Internet]. 2018 [consultado 13 Dic 2021];32(9):1-27. https://doi.org/10.1111/ctr.13377.
17. Borroto DG, Machado PJL. Factores influyentes en la supervivencia de los segundos trasplantes renales. Rev cubana med. 2018;57(4):1-22.
18. White SL, Rawlinson W, Boan P, Sheppeard V, Wong G, Waller K, et al. Infectious Disease Transmission in Solid Organ Transplantation: Donor Evaluation, Recipient Risk, and Outcomes of Transmission. Transplant Direct. 2018; 5(1):e416.https://doi.org/10.1097/TXD.0000000000000852.
19. Martínez G, Ávila S, Méndez M, Budar L, González F, Ortiz J. Efecto del índice de masa corporal sobre resultados postrasplante renal. Rev Mex Tras. 2012;1(1):8-14.
Este artículo se distribuye bajo una Licencia Creative Commons Atribución–NoComercial 4.0 Internacional.
https://creativecommons.org/licenses/by-nc/4.0/
